a dor na amamentação

A dor na amamentação é a principal causa de desmame e por isso não deve ser desvalorizada! Ainda que nos primeiros dias a mãe possa sentir algum desconforto inicial, ele deve ser passageiro e não deve existir qualquer sinal de lesão no mamilo.
Assumir-se que a dor na amamentação é normal, leva a que muitas mulheres desistam a meio do caminho por não conseguirem suportar mais dor.
porque há dor na amamentação
A dor durante a amamentação pode ter várias causas.
– Posicionamento inadequado: Um bebé que não consegue abrir bem a boca e fazer um movimento amplo da mandíbula pode provocar dor.
– Bebé com dor: Um bebé que tenha algum tipo de desconforto vai pegar na mama da forma que lhe for mais confortável
– Mãe com ingurgitamento: quando as mamas estão muito cheias e tensas o bebé pode ter dificuldade em abocanhar. Fazer alguma expressão manual até a aréola estar maleável é uma boa estratégia.
– Alterações orofaciais do bebé que não permitem ao bebé fazer uma pega profunda como quando há um freio curto.
– Mamilos com um anatomia desafiante para aquele bebé (o mesmo mamilo pode ser mais difícil para um bebé do que para outro).
– Uso incorreto da bomba extratora de leite
– Infecção mamária, eczema.
– Vasoconstricção e fenómeno de Raynaud.
– Tensão muscular na mãe.
– Sensibilidade mamária na gravidez.
como acabar com a dor na amamentação
Como a causa mais frequente de dor é a pega e posicionamento, é importante observar e dar ajuda prática.
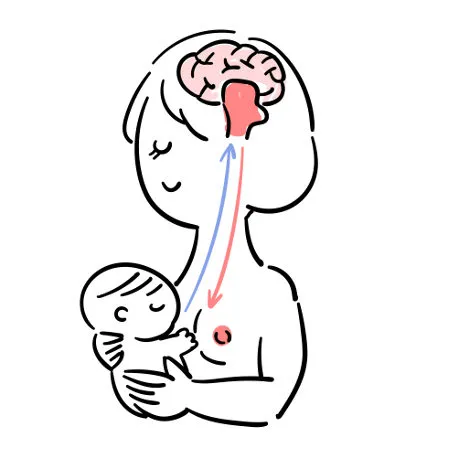
Um bebé bem posicionado com uma boa pega, não vai provocar dor na mãe. A dor na amamentação acontece quando o bebé coloca pouca quantidade de mama (complexo mamilo aréolar) dentro da boca.
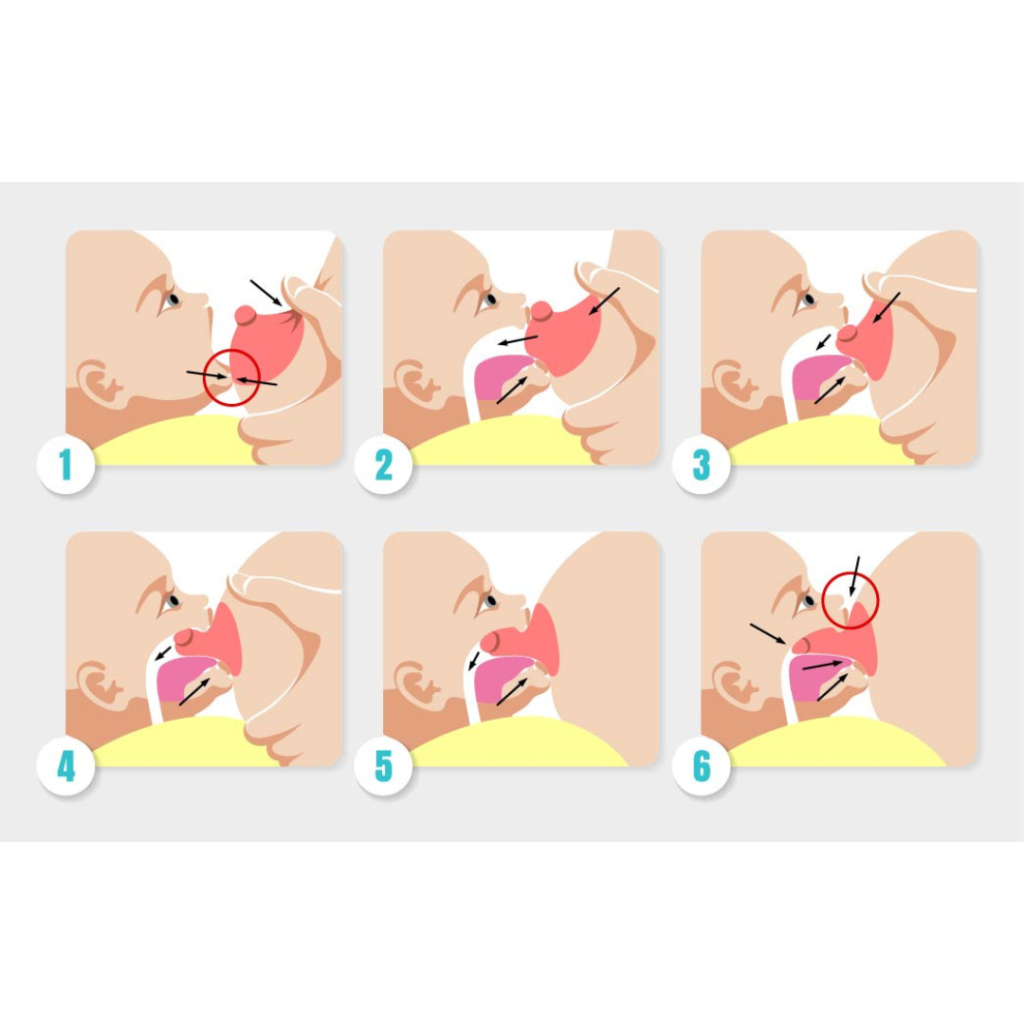
Quando o bebé abocanha a mama espera-se que o mamilo toque no palato mole e se assim for, não vai haver dor. Quando o bebé abre pouco a boca, o complexo mamilo aréolar não entrará o suficiente na boca do bebé e isso vai provocar dor. Tudo o que fazemos para evitar a dor é com o objetivo do bebé abrir muito o boca para entrar muita mama na boca do bebé.
Só se consegue resolver a dor quando se procura a causa e se atua nela, por isso, temos de perceber se é uma questão de posicionamento ou se é preciso investigar mais. Todas as mulheres com dor merecem ser apoiadas!
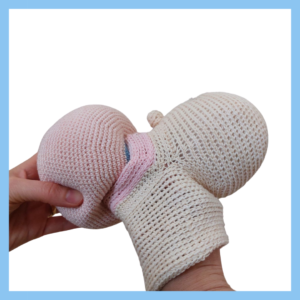
Nesta imagem observamos uma boca bem aberta, com muita mama dentro da boca do bebé. Não vai haver dor!
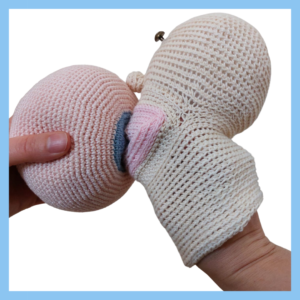
Nesta imagem observamos uma pega superficial, com uma boca muito fechada. O mamilo vai tocar no palato duro e vai provocar dor!
Mesmo estas imagens dão-nos indicação do que esperar, mas olhando por si só para elas, não são garantia de uma boa pega! Por isso, não podemos afirmar que tudo está bem sem observar a dinâmica da mamada.
Mas disseram-me que a pega do meu bebé é boa e mesmo assim tenho dor!
Esta é uma frase que recorrentemente ouvimos!
Visualmente uma pega pode parecer perfeita e se ainda assim há dor, temos de investigar a dor e perceber o que se passa!
escolhemos cremes? discos de hidrogel? mamilos de prata? o que vai tratar a dor?
Resolver a causa quase nunca passa pelo uso cremes, discos de hidrogel ou mamilos de prata! Eles são úteis para ajudar no processo de cicatrização mas se a causa continuar lá eles por si só não serão suficientes para resolver a dor! Colocar umas gotas de leite à volta da ferida é bastante eficaz desde que se trate a causa!
Se tivermos uma bolha nos pés causada por um sapato apertado, aplicar creme e continuar a usar os mesmo sapatos da mesma maneira não vai resolver porque não alteramos o local de fricção! Na amamentação é igual!